Y continuando con el titular, tiene una eficacia relativa, porque la serología es negativa en un porcentaje de casos en adultos nada despreciable, y la genética es una condición necesaria en la aparición de la celiaquía, pero no suficiente, afirma el Doctor Luis Rodrigo Sáez, uno de los grandes expertos en la enfermedad celíaca que tenemos en España.
El Dr. Rodrigo lleva más de 20 años dedicado al estudio de esta enfermedad habiendo trabajado como Jefe de Servicio de Aparato Digestivo del Hospital Universitario Central de Asturias (HUCA), y como Profesor de Medicina en la Universidad de Oviedo, durante más de 40 años. Actualmente está jubilado del ámbito público, pero sigue ejerciendo como Profesor Emérito de la Universidad y continúa activo, atendiendo a todos los pacientes que lo solicitan en su consulta particular en Oviedo.
Opina que en el mundo de la celiaquía aún queda muchísimo por hacer, y para aportar su granito de arena, nos recibió en su consulta de la capital asturiana y hablamos con él, largo y tendido. Ya nos conocíamos, pues fue el primer especialista que me trató en 1997, recién diagnosticada de enfermedad celiaca. Toda esta información, y mucho más la encontráis en la guía 0 Gluten.
–Desde el día que nos vimos por primera vez hasta hoy, ha cambiado mucho el mundo de la celiaquía.
-Sí,por supuesto, afortunadamente. A día de hoy se diagnostican muchos más casos de celiaquía, principalmente en adultos y se ha logrado avanzar mucho en cuanto a la mejora de la calidad de vida de los celiacos. Ahora el ir a hacer la compra de productos sin gluten no es una odisea, como ocurría hace sólo algunos años. Cada vez hay más productos, una mayor variedad y un mejor precio. Todo ello contribuye sin ninguna duda, a mejorar la vida de los celiacos. Confío en que con el tiempo toda ésta problemática irá aún a mejor.

-Mejora de la calidad de vida, más diagnósticos, pero ¿qué pasa con los métodos de diagnóstico? ¿por qué sigue siendo una enfermedad tan complicada de diagnosticar?
-Los métodos de diagnósticos a día de hoy distan mucho de ser ideales, y queda mucho trabajo por realizar hasta que seamos capaces de llegar a encontrar otros métodos que sean realmente mejores que los que actualmente tenemos. Lo vamos a tratar de explicar un poco mejor. Comenzamos hablando de la serología, basada en la determinación en sangre de los denominados anticuerpos, ya que con ellos se empieza generalmente el procedimiento diagnóstico en la clínica y cuando éstos son negativos (lo que ocurre en un porcentaje muy elevado de casos), la mayor parte de los médicos detienen el protocolo y dejan de hacer más pruebas diagnósticas, porque siguen pensando, de una forma completamente injustificada, que el paciente no puede ser celiaco con anticuerpos negativos y ello, como comentaremos posteriormente y por desgracia, es un frecuente y clarísimo error que sólo sirve para retrasar el diagnóstico de muchos pacientes celíacos que siguen sufriendo sus molestias digestivas durante muchos años, acudiendo a numerosas consultas y recibiendo múltiples tratamientos que son completamente innecesarios.
Para tratar de aclarar el problema de la serología, vamos a describir cuales son los anticuerpos actualmente disponibles en los distintos laboratorios clínicos y cuál es su posible utilidad. Existen cuatro tipos de anticuerpos : Antigliadina, Anti- péptidos deamidados de la gliadina , Antitransglutaminasa y Anti-endomisio:
- Los anticuerpos antigliadina (AA), suelen ser positivos con frecuencia, pero carecen de valor diagnóstico ya que están dirigidos frente a la gliadina que es un componente del gluten, pero no detectan la enfermedad.
- Los anticuerpos frente a péptidos deaminados de gliadina (APDG), son un buen marcador diagnóstico siempre y cuando estudiemos en niños menores de 3 años, pero por encima de dicha edad, suelen ser negativos tanto en jóvenes, como en adultos, en pacientes celíacos.
- Los anticuerpos anti-transglutaminasa (ATG), son los más empleados en clínica. Al principio de su utilización en el año 1997, se consideraba que tenían un gran valor diagnóstico pero esta percepción ha ido disminuyendo con el tiempo, especialmente para el diagnóstico de la enfermedad celíaca en niños mayores de 3 años, en adolescentes y también en adultos a cualquier edad
- Finalmente están los anticuerpos anti-endomisio (AEM), que se utilizan muy poco en clínica, ya que se determinan por inmunofluorescencia, son caros y muy laboriosos. Además miden el mismo sustrato que la transglutaminasa, por lo que no modifican ni superan su capacidad diagnóstica.

Te puede interesar: Celiacos con serología negativa
– ¿Cuál es la historia brevemente de la transglutaminasa?
-En 1997 se introdujo este anticuerpo en el diagnóstico clínico por el Dr. Dieterich y cols. en Alemania. Se probó su utilidad inicialmente en una serie de niños celiacos que tenían todos como criterio fundamental la presencia de una atrofia marcada de las vellosidades intestinales y dio una sensibilidad inicial del 90-95%, con una especificidad del orden del orden del 95%. Cuando se comercializaron y se amplió la muestra a mayor escala a nivel mundial, la sensibilidad bajó mucho llegando a un 10-20% en adultos, lo que representa en la actualidad que entre un 70 y 80% de los adultos celiacos dan negativo en antitransglutaminasa. Pero que los anticuerpos den negativo no descarta en absoluto la presencia de una celiaquía, por lo que hay que seguir investigando y completando el proceso diagnóstico con otros estudios, principalmente basados en la realización de gastroscopias con múltiples tomas de biopsias duodenales.
-¿Así que una serología negativa no es un criterio que descarte la celiaquía?
-Eso es, sobre todo hay que tener en cuenta una cosa fundamental cuando hablamos de antitransglutaminasa y es que ésta se eleva únicamente en presencia de atrofia en las vellosidades. Si no hay atrofia, el anticuerpo no aparecerá, o lo que es lo mismo, dará un resultado negativo. Pero hay que saber que en la inmensa mayoría de los casos de celíacos adultos no existe atrofia de vellosidades; es más fácil que ésta se encuentre en niños hasta los tres años, pero en adultos en muy pocas ocasiones nos encontramos con casos de atrofia de las vellosidades. Así que con serología negativa hay que seguir investigando.
-Y ahí está el análisis genético, ¿qué papel juega la genética en el desarrollo de la celiaquía?
-En los próximos años asistiremos a nuevos estudios y nuevas hipótesis sobre el papel de la genética en la celiaquía. A día de hoy sabemos que la mayor parte de los celiacos presentan los genes DQ2 y DQ8, del sistema HLA. La gran mayoría (cerca del 90%) tiene el DQ2 (+); de hecho, solo el DQ8 (+) lo tienen un 5% de los celiacos. Pero también sabemos que hay un 5% de esos celiacos, que no tienen ni DQ2 ni DQ8, y también que hay un 30% de personas en población general que son DQ2(+) y no desarrollan la enfermedad, más que un 1-2%. Así que aunque la genética es una prueba que nos ayuda a afinar más y en muchos casos a poder confirmar un diagnóstico, hay que tener en cuenta que lo que sabemos hoy en día no es irrefutable, y que existe un porcentaje de celiacos que lo son y que sin embargo no presentan los marcadores genéticos que se relacionan con la celiaquía. Por tanto, resumiendo, diremos que la presencia de un marcador genético del tipo del DQ2 y/o DQ8, es una condición necesaria, pero no suficiente para desarrollar una enfermedad celíaca.
Te puede interesar: Biopsia intestinal para diagnosticar celiaquía, paso a paso
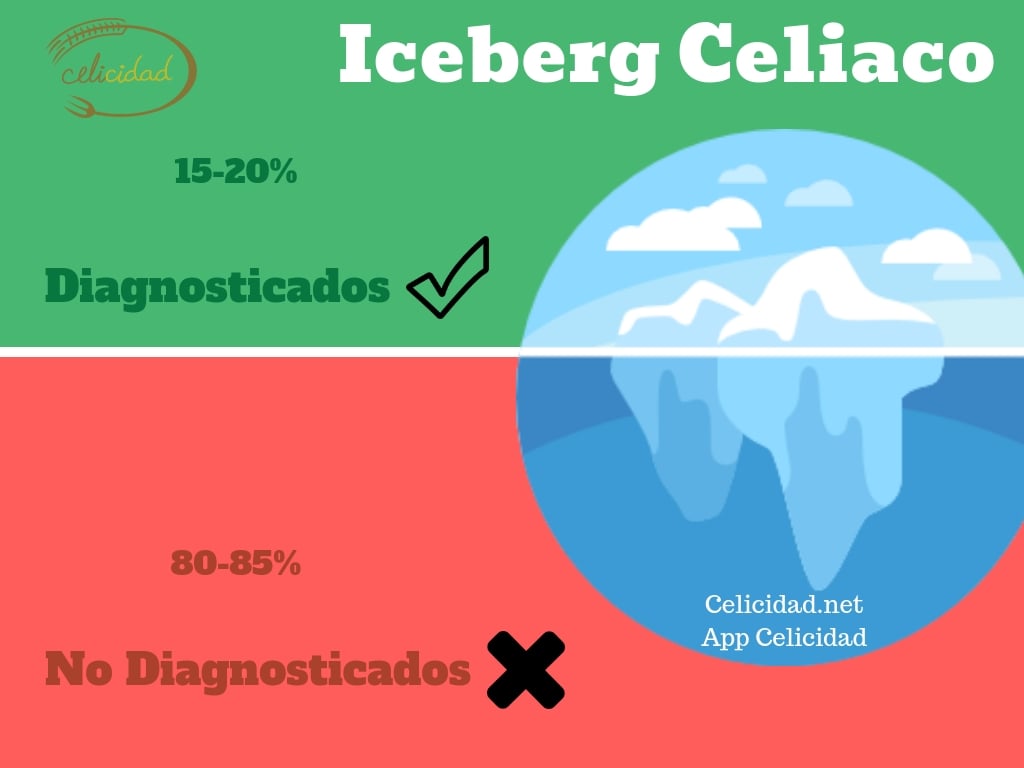
-Y sin embargo cada vez somos más.
-Y sólo vemos la punta del iceberg. Me refiero a ciertos casos de las denominadas enfermedades inflamatorias del intestino, de pacientes etiquetados de síndrome del intestino irritable y de muchos otros problemas que con relativa frecuencia reciben el diagnóstico de ansiedad, nervios, estrés… No hay que tener miedo a diagnosticar la enfermedad celíaca en absoluto, ya que supone una clara mejoría de sus molestias simplemente a través de un cambio dietético oportuno y hay que estudiar a todos los pacientes en profundidad, para poder llegar a una conclusión clara y definitiva. Hoy en día el consumo de alimentos con gluten es muy elevado especialmente entre los jóvenes, siendo más fácil que las personas predispuestas genéticamente acaben desarrollando la enfermedad.
-Se habla también de factores ambientales en el desarrollo de la celiaquía, ¿cuáles serían?
-El desarrollo de infecciones intestinales a edades tempranas, parásitos en el intestino, viajes al extranjero donde bebemos aguas contaminadas…todo eso puede desencadenar la aparición de la celiaquía. Existen muchos mitos relacionados, como el de la lactancia materna si protege o retrasa la aparición de celiaquía en el bebé, o si la introducción de cereales con gluten a los pequeños, se debe iniciar ante de los 6 meses. Esto no es así, tal y como se ha confirmado y publicado recientemente en la prestigiosa revista médica internacional New England Journal Medicine, ni una cosa ni la otra. La introducción de cereales con gluten no se debe hacer antes de los 6 meses, pero se les pueden dar cereales sin gluten, papillas sin gluten e ir poco a poco introduciéndolo entre los 8 meses y el año.
-¿A qué edad es más común que debute la celiaquía?
-Eso depende de diversos factores. Muchos celiacos nacen con la enfermedad y ésta debuta antes de los dos años; es en estos momentos cuando un celíaco es más sensible al diagnóstico mediante la determinación de los anticuerpos en sangre. Así que en este período de la vida de un pequeño, es una buena opción hacerle una serología porque los anticuerpos sí funcionan. Es algo que los pediatras deberían tener muy en cuenta, porque sabemos a ciencia cierta que hay muchos casos por diagnosticar.
-Serología negativa, genética dudosa… ¿se descarta la celiaquía?
-Este es el problema, que para muchos una persona con serología negativa y genética dudosa no es celiaca, pero queda la prueba de oro, la biopsia. Hay que hacerla siempre para poder determinar con precisión si hay celiaquía y cuál es el grado de lesión del intestino. Para ello seguimos la clasificación del Dr. Michael Marsh médico inglés, que ya en al año 1992, publicó una clasificación anatomo-patológica de las biopsias duodenales en la celiaca que se sigue aplicando de forma rutinaria a nivel mundial y que lleva su nombre. Su gran acierto fue la inclusión por primera vez de otras lesiones inflamatorias, que cursan sin atrofia vellositaria dentro de la enfermedad celíaca. Esta es la clasificación Marsh:
- El estadio de Marsh 1, se caracteriza por la presencia de una linfocitosis intraepitelial aumentada a nivel de las vellosidades duodenales, es el hallazgo más común en los celiacos. El patólogo necesita contabilizar más del 25% de linfocitos en relación con el número total de células epiteliales de las vellosidades para poder clasificarlo correctamente.
- En el estadío de Marsh 2, las vellosidades aparecen con hiperplasia de las criptas, como hallazgo característico, siendo menos frecuente que el anterior.
- Por último en el estadío de Marsh 3, se incluye como marcador fundamental la presencia de atrofia de las vellosidades, que puede ser leve (a), moderada (b) o severa (c). Este es el grado que suelen presentar algunos niños hasta los 3 años, pero que en adultos es muy poco frecuente o prácticamente excepcional.
Te puede interesar: Grados de celiaquía no, tipos de celiaquía sí
-Con todo esto, ya tendríamos un diagnóstico…
-Es lo que se llama “la regla de los cinco dedos”, con tener cuatro, podemos diagnosticar. Es decir, hay que estudiar cinco factores compatibles, a saber: Clínica sugestiva de celiaquía, con o sin otras manifestaciones extra-digestivas; Serología, que puede ser positiva o negativa; Genética, que puede ser completa (homozigota) o incompleta (heterozigota); Resultado de las biopsias duodenales, que suelen mostrar un estadio de Marsh 1, como lesión más habitual; Respuesta a la dieta sin gluten, seguida estrictamente durante un tiempo mínimo de 6 meses. Durante y a la finalización de los seis meses de dieta sin gluten estricta suele producirse una clara mejoría clínica, aunque la inflamación intestinal es más lenta y tarda más en desaparecer por completo, pudiendo pasar hasta dos años en recuperarse de las lesiones.
-Hemos hablado de celiaquía, pero ¿qué pasa con la sensibilidad al gluten? Los estudios señalan que podrían ser un 6% de la población…
-La sensibilidad al gluten no celiaca lleva unos 15 años estudiándose. Son pacientes con clínica parecida a la celiaca, serología negativa, genética incompleta y biopsias que pueden presentar un estadio de Marsh 1 o no llegar al recuento de 25% de linfocitos intraepiteliales incluso, pero que además responden a la dieta sin gluten. Con ellos se ha ampliado el terreno de juego de diagnóstico los celiacos enormemente, ya que los criterios diagnósticos no son tan estrictos ni tan completos como los exigidos para los individuos celíacos y quizás en unos años aparezcan nuevos marcadores, comunes para celiacos y sensibles al gluten que permitan que se les llame a todos celiacos. Quien sabe… lo que sí está claro, es que el porcentaje de personas a las que les causa problemas el gluten es mucho mayor que el que conocemos hoy en día. Se calcula que el porcentaje de personas con sensibilidad al gluten no celíaca (SGNC) es mucho mayor que el de celiacos (1-2%) y que en este colectivo está comprendido entre el (5-15%), lo que sin duda aumenta considerablemente el porcentaje de personas que de una manera u otra se pueden beneficiar del seguimiento de una dieta sin gluten (DSG).
-Y luego está el caso, y usted lo conoce, de Cangas del Narcea, en Asturias. El pueblo con más celiacos de España, un 3% de su población. ¿Cómo se explica?
-Lo de Cangas es realmente increíble, pero cierto. Hemos diagnosticado a muchos celiacos de allí que llegaban con una calidad de vida baja y complicada. Parece depender fundamentalmente de que la dieta tradicional tiene un alto contenido en gluten, un factor ambiental clave. En Cangas se ha comido muchísimo pan siempre y al final, como decía antes, tanta exposición al gluten puede llevar, en personas predispuestas, al desarrollo de la enfermedad. También parecen existir factores genéticos favorecedores y tienen rasgos celtas, que como es sabido son poblaciones con elevada proporción de celíacos a nivel mundial.
-Esa cifra tan elevada ha hecho de Cangas un lugar en el que comer sin gluten es fácil y seguro. Se ha convertido en el primer Destino Sin Gluten de España con la red Cangas Sin Gluten.
-Eso es magnífico, herramientas como la vuestra son muy útiles para normalizar la vida de los celiacos. Es muy importante que se difunda sobre celiaquía a la sociedad en general, a los médicos y profesionales de la medicina y también a los hosteleros del país. La dieta del celiaco tiene que ser equilibrada, no hay que abusar de productos elaborados específicamente sin gluten y tomarlos especialmente en el desayuno. El resto del día, carnes, pescados, legumbres, verduras, lácteos…una dieta sana y variada y con 0 transgresiones. Sólo con la dieta el organismo de un celiaco se recupera y si ya ha desarrollado otras enfermedades asociadas estas también mejoran.
Para contactar con el Dr. Rodrigo, pincha aquí.




Hola, mi hijo de dos años tiene la barriga muy hinchada y se ha quedado estancado en crecimiento y peso desde los 18 meses. Le han hecho las pruebas de sangre para descartar la celiaquía y han salido negativas. Se descarta totalmente la celiaquia? Según he leído son muy fiables en niños de menos de 3 años. Él no come muchos cereales, algo pero no mucho, puede ser que lo sea? Tiene la barriga hinchada y por la tarde noche es cuando es más acusado, no presenta diarreas ni vómitos y come muy bien, un poco estreñido
Hola,
ante todo enhorabuena por vuestra página. Os cuento a ver si me podéis dar un poco de luz. He sido diagnosticada recientemente de sensibilidad al gluten con la serología y la prueba genética. ¿Es seguro este diagnóstico sin hacer biopsia?
Ando un poco perdida la verdad porque me recomendó el médico la dieta sin gluten sin explicarme nada, yo di por hecho que no debería ser tan radical, es decir que no afectaban las famosas trazas y contaminación cruzada. Después me le pregunté y me dijo que sí, cuando ya había empezado la dieta y no me dio más detalles, me dirigió a la asociación, hoy voy a una charla precisamente, pero de todos modos ando buscando otro médico, claro, porque necesito tener una seguridad en lo que hago. Los expertos que voy encontrando en la seguridad social me dan cita para dentro de meses… e incluso en Sanitas, pero al menos en Sanitas (aunque solo la tengo por lo que queda de año) puedo seguir intentándolo. Por lo que agradecería si pudierais decirme algún médico experto en celiaquía, que por lo que he leído es bastante importante, dada la desinformación que parece haber.
Muchísmias gracias por adelantado y por vuestra labor.
Un saludo,
ana
Hola Ana, buenos días.
Es curioso tu caso, porque con una serología y una prueba genética compatible, lo normal es diagnosticar celiaquía y no sensibilidad al gluten. De hecho los sensibles al gluten muchas veces tienen estas pruebas negativas, sobre todo la de la genética. Con una serología positiva y una genética compatible y síntomas, algunos médicos optan por no pedirte biopsia y te proponen la dieta sin gluten. Es más que nada porque hay suficientes indicios y por no someterte a una prueba que se dilata en el tiempo y que no es agradable. De ahí la decisión de tu médico.
Lo que no entendemos es que con serología y genética, entiendo positivas, te diagnostique sensibilidad y no celiaquia. Mira, te pasamos un enlace a la entrevista del Dr. Isasi sobre fibromialgia y sensibilidad al gluten. La parte de fibromialgia, no nos interesa en este caso, pero sí la de sensibilidad al gluten.
En Madrid hay grandes expertos en celiaquía. Por ejemplo, la Dra. López en el Clínico o el equipo de la Dra. Polanco en el NISA Pardo Aravaca.
Eso sí, bien sea sensibilidad al gluten o celiaquía, las trazas te hacen daño y tienes que eliminar todo el gluten de la dieta, vale? Muchas gracias por leernos y esperamos ser de ayuda. Cualquier cosa, aquí estamos.
Me llamo Bárbara, tengo 39 y vivo en Buenos Aires, Argentina. Mi duda es la siguiente….
Tengo, desde hace años, muchos síntomas compatibles con la enfermedad celíaca (distensión y dolor abdominal frecuente, diarreas recurrentes y probemas digestivos desde pequeña). Con una serología negativa descartaron la posibilidad de EC y me diagnosticaron hace años un intestino irritable. Mi duda surge al informarme sobre la relación entre la tiroiditis de hashimoto (la cual también me fue diagnosticada hace años y actualmente ha derivado en un hipotiroidismo subclinico) y la Ec y otros síntomas asociados como ostoporosis, bajos niveles de vitamina D, cefaleas recurrentes.
Resulta difícil encontrar profesionales especializados en celiaquia en esta zona x lo cuál me gustaría saber su opinión y cuáles serían los pasos a seguir para llegar a un diagnóstico más preciso.
Muchas gracias
Hola Barbara, muy buenas. Lo primero gracias por leernos y saludos para Buenos Aires desde Madrid.
Te explicamos, el colon irritable muchas veces resulta un «cajón de sastre» en el que se incluyen personas con enfermedades no diagnosticadas y síntomas inespecíficos, pero si tu médico te lo ha diagnosticado debes seguir las pautas que señala. Eso sí, los anticuerpos negativos no descartan la enfermedad celiaca, son muchos los celiacos con síntomas y anticuerpos negativos que después reciben el diagnóstico tras una biopsia. Si sigues con síntomas y con esas enfermedades y síndromes autoinmunes, deberías pedir de nuevo otros anticuerpos, quizás ahora sí den alteración. De todas maneras, si dan negativos y sigues encontrándote mal, acude a un digestivo especializado en celiaquia a poder ser porque hay mucho infradiagnóstico de celiaquía debido a que los resultados de las pruebas no siempre son concluyentes. Te dejamos información extra a ver si te aclara alguna duda.
http://celicidad.net/anticuerpos-de-la-celiaquia/
http://celicidad.net/enfermedades-asociadas-celiaquia/
Hola, no sé muy bien a quién preguntar, pero el caso es que he leído el caso de una madre que explicaba que su hija tenía un caso grave de TOC y que desde que descubrió que era celiaca y mantiene una dieta sin gluten, esta ha desaparecido. Yo padezco de TOC desde que nací y quisiera saber si existe aunque sea la mínima posibilidad de que yo sea celiaca desde siempre y esto haya agravado o incluso causado el TOC. No presento sintomas gastrointestinales , pero si tuve asma de pequeña (que desapareció con el tiempo) , posteriormente tuve una fuerte alergia, que tuve que tratar con vacunas y además siempre he padecido de gingivitis. Lo ultimo que me ha ocurrido ha sido un hipotiroidismo subclinico, del cual me hicieron las pruebas de anticuerpos y salieron negativas, pero tuve muchisimos sintomas ( puse kilos sin razon aparente, hipoglusemia reactiva, aletargamiento, estreñimiento etc etc). tras las ultimas analiticas, los valores de tirotropina se me han normalizado, pero fluctuan mucho….baja y sube sin motivo aparente)..No sé si es una tontería, pero quisiera pediros vuestra opinión, ya que no sé nada sobre la Celiaquía, pero si sobre TOC y depresión, que me estan mermando la calidad de vida. Y si cupiera una minima posibilidad de que pudiera ser celiaca y estar afectandome….. Sólo por eso me vale la pena intentarlo. muchas gracias y espero podais resolver mis dudas. Por cierto, soy de Analucia y no tengo opcion de visitar al maravilloso especialista que teneis en Oviedo, asi que os agradecería me aconsejarais algún experto por aquí. gracias otra vez.
Hola Maria, muy buenos días. Nosotros no somos médicos, pero entendemos todo por lo que estás pasando! No conocemos ningún médico especialista en Andalucia que pueda ayudarte, pero quizás si contactas con el Dr. Rodrigo, aunque sea vía telefónica, él sí te pueda recomendar a alguien. Él lleva un grupo de 60 niños con Síndrome de Tourette, que tienen Tics y TOCs y con dieeta sin gluten, independientemente de que sean o no celiacos, han mejorado, pero es algo que no se da siempre. Te dejamos el artículo en el que habla del llamado Neurogluten y te recomendamos que contactes con él y le pidas consejo. Encuentras su contacto en este enlace también. Muchas gracias y ánimo!!! Si necesitas algo más, dinos! http://celicidad.net/neurogluten-enfermedades-neurologicas/
Disculpa, pero hasta ahora ni había leído tu respuesta. Dices que contacte con el doctor,sólo para que me recomiende a un especialista en Sevilla, que es donde vivo… ¿cuáles son los datos de contacto? ¿Podría ser a través de mail?
Hola María! Es que es lo único que se nos ocurre porque en Sevilla nosotros no conocemos a ningún experto. Los datos que tenemos del doctor son estos: http://www.doctoralia.es/medico/rodrigo+saez+luis+ricardo-14796503.
Muchas gracias. Esperamos que pueda ayudarte! Un abrazo
hola
Hola, mi hijo de 5 años, hace 6meses que come sin gluten, porque se lo pedi yo al pediatra….Nuestro caso, es complicado,…creo…hace 2 años a mi hijo, le hicieron analitica de sangre, «despues de insistir, yo,mucho» y le dio intratransglutaminasa positiva, genetica positiva, le hicieron biopsia y salio negativa…y me dijeron que continuara con gluten, pero mi hijo desde que tiene 8 meses de vida, que se descompone, a parte de una atopia tremenda!!!! Alergia al huevo, proteïna de leche, intolerancia a la fructosa, y sacandole todo esto, aun tenia, atopia tremenda, pero esta rellenito, y me decian que no tenia nada que ver el gluten, que era todo lo contrario,…y desde hace 6 meses que come sin gluten, se han terminado, las nauseas, el ir mal al baño y la atopia, tiene la piel como nunca, y se ha desinchado como un globo….mi pregunta…celiaco, no es,…porque la biopsia, es negativa, seria sensible o intolerante, no????
Hola, mi hijo de 5 años, hace 6meses que come sin gluten, porque se lo pedi yo al pediatra….Nuestro caso, es complicado,…creo…hace 2 años a mi hijo, le hicieron analitica de sangre, «despues de insistir, yo,mucho» y le dio intratransglutaminasa positiva, genetica positiva, le hicieron biopsia y salio negativa…y me dijeron que continuara con gluten, pero mi hijo desde que tiene 8 meses de vida, que se descompone, a parte de una atopia tremenda!!!! Alergia al huevo, proteïna de leche, intolerancia a la fructosa, y sacandole todo esto, aun tenia, atopia tremenda, pero esta rellenito, y me decian que no tenia nada que ver el gluten, que era todo lo contrario,…y desde hace 6 meses que come sin gluten, se han terminado, las nauseas, el ir mal al baño y la atopia, tiene la piel como nunca, y se ha desinchado como un globo….mi pregunta…celiaco, no es,…porque la biopsia, es negativa, seria sensible o intolerante, no????
A todo esto, añadir, que a mi marido y a mi nos salio la genetica positiva, también…..
Mónica, con genética positiva ambos, tenéis que tener muy en cuenta que cualquier día podéis desarrollar la celiaquíal. No quiere decir que lo vayáis a hacer, pero si tenéis algún síntoma o alguna enfermedad asociada, mirároslo, porque a la larga trae problemas. Muchas gracias! Ánimo!
Qué complicado, Mónica! Muchas gracias por leernos y escribirnos. Lo que está claro es que a tu niño el gluten no le sienta bien…además de todos los demás problemas de intolerancias asociadas. Nuestro consejo es que pidáis una segunda opinión con todas las pruebas que ya le han realizado incluida la biopsia. El patólogo que realiza la biopsia tiene que «buscar» la celiaquía de alguna manera. Quizás en su día no había debutado la celiaquía y ahora sí… no sé, es difícil. Pero lo más recomendable es que acudáis a otro especialista. Sentimos no poder ser de más ayuda. Un saludo.
Hola soy de Argentina, y diagnosticada celíaca. En sangre negativo y Marsh II.
A mi hija de 15 años le dio en sangre negativo y Marsh I. El médico dice que no es celiaca. Es correcto?
Hola Samanta! El Marsh 1 es el más habitual en celiacos, pero hay otras patologías que pueden dar lugar también a un Marsh 1. De todas maneras, al ser hija tuya, tiene más posibilidades de ser celiaca. Si además tiene síntomas tendría más posibilidades aún. De todas maneras, nosotros no somos médicos, así que te recomendamos que pidas una segunda opinión si tienes dudas. Muchas gracias por leernos.
Desde luego es malo ser celíaco y no saberlo, haya clínica (o sea, malestar) o no haya clínica, que acaso sea peor porque retrasa el diagnóstico y puede incrementar riesgos futuros…sin saberlo. Pero también hay que ser cauto a la hora de colgar a un paciente el cartel de celiaco…porque es para toda la vida. La experiencia clínica nos muestra que podemos pasarnos por exceso de celo o por defecto. Y esto ha de llevarnos a reflexionar sobre qué pasa si nos pasamos hacia un lado o el otro. Veo algún comentario de gente que tras años de estricta dieta sin gluten porque desde pequeño le dijeron que era celiaco, descubre que no lo es ¿? Acaso por unas biopsias que, fruto de una gastroenteritis, mostraron LIE o atrofia… Todo esto nos hace pensar que el espectro de celiaquía y sensibilidad al gluten es complejo y variado, con casos típicamente celíacos «de libro», otros celiacos larvados, muchos intolerantes y multitud de casos borderline. La Sociedad Española de Patología Digestiva SEPD ha tenido que salir al paso de la moda de las dietas sin gluten sin motivo ni fundamento, como si los cereales fuesen venenosos o tóxicos.
Totalmente de acuerdo Luis Miguel. Ni un extremo ni el otro. Sí que conocemos casos de niños diagnosticados de pequeñitos que después de una reintroducción del gluten en edad adulta demostraron haber tenido un diagnóstico erróneo en la infancia… Y luego está el tema de la moda de comer sin gluten. Nos decía hace poco una investigadora que lo que están haciendo estas personas es convertirse en intolerantes al dejar de tomar esas proteínas durante mucho tiempo, luego el cuerpo no las asimila… En fin, unas reflexiones muy interesantes, muchas gracias por escribirnos! Un saludo!
Vi, efectivamente, el artículo de nuestra colega de farmacia. Es muy interesante la distinción entre intolerancia a gluten y celiaquía… http://www.mujeresreales.es/salud/articulo/diferencias-entre-celiaquia-e-intolerancia-al-gluten-371466592605
Hay que retomar los conceptos y los criterios diagnósticos porque los pacientes andan muy perdidos en los foros.
Mis escepticismos y yo…
http://elmedicotraslaverdad.blogspot.com.es/2016/07/intolerancia-gluten-o-celiaquia.html
De una entrevista de esta pagina al Doctor Rodrigo:
-Y luego está el caso, y usted lo conoce, de Cangas del Narcea, en Asturias. El pueblo con más celiacos de España, un 3% de su población. ¿Cómo se explica?
-Lo de Cangas es realmente increíble, pero cierto. Hemos diagnosticado a muchos celiacos de allí que llegaban con una calidad de vida baja y complicada. Parece depender fundamentalmente de que la dieta tradicional tiene un alto contenido en gluten, un factor ambiental clave. En Cangas se ha comido muchísimo pan siempre y al final, como decía antes, tanta exposición al gluten puede llevar, en personas predispuestas, al desarrollo de la enfermedad. También parecen existir factores genéticos favorecedores y tienen rasgos celtas, que como es sabido son poblaciones con elevada proporción de celíacos a nivel mundial.
Y recalco esto:
al final, como decía antes, tanta exposición al gluten puede llevar, en personas predispuestas, al desarrollo de la enfermedad.
Mi medico me dijo que los casos se estaban incrementando desde que el empezo como x10 veces mas. Y será casualidad que la industria cada vez añade mas y mas gluten a todos los productos , tengan estos gluten o no de manera natural , porque tienen propiedades útiles para la industria??
Con esto quiero decir que de moda nada, es muy lógico pensar que el cuerpo este reaccionando atacando al gluten ante tal cantidad al que se expone y que cada cuerpo , en función de su sistema inmune , este reaccionando antes , después o nunca.
Yo tengo claro que limitar el consumo de gluten es un seguro para no acabar desarrolando la enfemedad. No DIGO ELIMINANDO , SINO LIMITANDO, y por tanto , la introduccion de pequeñas cantidades de productos sin gluten lo veo una gran medida.
La verdad es que parece que es lo lógico lo que tú propones. En cuanto al aumento de casos, mira lo que dice la Dra. Polanco al respecto. http://celicidad.net/enfermedad-celiaca-cuadriplicado-incidencia-20-anos/
Por desgracia parece que la tendencia va a seguir siendo al alza… 🙁
Muchisimas gracias por tan pronta respuesta!!!
Buenos dias a tod@s
Consultaros que a mi peke de 4 años le han diagnosticado EN LAS PRUEBAS GENETICAS ALTA SUCEPTIBILIDAD A LA ENFERMEDAD CELIACA!! su pediatra nos recomendo quitarla el Gluten en casa, he buscado un pediatra especialista en celiaquia pero hasta mediados de Agosto no tenemos la cita y leyendo este articulo pues no se si es lo recomendable el haberle quitado ya el gluten o esperar a ver si lo desarrollara o hacerle controles periodicos para estar al tanto de cuando lo haga!
Comentar que me han hecho la bioposia del estomago y mañana me dan los resultados ya que en los ultimos 4 años 2 de mis hermanos han sidos diagnosticados como celiacos.
Un saludo
Hola Magnolia, muchas gracias por escribirnos.
Pues a ver, nosotros siempre señalamos que lo mejor es seguir los consejos del especialista aunque lo cierto es que no suelen retirar el gluten hasta confirmar el diagnóstico porque si eliminas el gluten antes pueden falsearse los resultados. Pero también entendemos que si a una persona le quitan el gluten porque le sienta mal es muy duro seguir tomándolo cuando hace que no te encuentres bien. De todas maneras, la genética positiva sólo indica que puede llegar a desarrollar celiaquía, no que la vaya a desarrollar o que ya la haya desarrollado. Imagino que lo que hace tu pediatra es prevenir, evidentemente si tu peque no toma gluten no desarrollará la enfermedad, pero ya estará a tratamiento… Nosotros no podemos contradecir a un pediatra, pero no suele ser lo normal retirar el gluten si no hay confirmación absoluta. Si más adelante a tu peque le hacen la biopsia, tendréis que reintroducirle el gluten de nuevo.
Y suerte para mañana, si dos de tus hermanos son celiacos, tienes muchas opciones, pero no siempre ocurre!! Un abrazo y cualquier cosa, nos dices!
Hola,tengo 27 años y estoy diagnósticada celiaca desde los 2 años,antes apenas comía nada y en los análisis anuales de sangre siempre me daba positivo y ahora que se me hace más difícil no ingerir algo de gluten,en los análisis siempre me dan negativos..tan sólo me practicaron 2 biopsias,una a los 2 y otra a los 4.
Pudiera ser que no fuese celiaca??
Muchas gracias
Hola Maria del Mar, muy buenas!
Pues nos planteas una pregunta muy complicada, ya que no somos médicos. Los análisis pueden dar negativos fácilmente a pesar de ser celiaco, no son una prueba demasiado eficaz, pero lo más recomendable, si tienes dudas, es consultarlo con tu especialista. Las biopsias no se suelen repetir si todo va bien y no se sufren recaídas, pero si tienes dudas del diagnóstico, consúltalo con tu médico y que te haga las pruebas que considere. Muchas gracias por leernos!
Hola… tengo 30 años soy de Uruguay y a los tres años me diagnosticaron a través de biopsia celíaca tras pasar por mucho deterioro de salud anemia, delgadez extrema perdia de fuerza etc…desde entonces cumpli la dieta estricta, hace dos años me hice los análisis transgluminaza etc dándome absolutamente bien el gastrienterola me dijo q estaba bien si comía algo con glúteos de vez en cuando la pregunta es si es así como el me dijo gracias
Muy buenas!! No entiendo que la gastroenteróloga te haya dicho eso. Si eres celiaca, lo eres para siempre y el gluten te daña, más aún te dañará cuando llevas años haciendo dieta estricta, ya que tu cuerpo notará mucho más la ingesta del gluten. Nuestro consejo es que no te saltes la dieta nunca, que no consumas ni un poquito de gluten, pero nosotros no somos médicos. Quizás estaría bien que hablases con otro doctor. Ya nos contarás, muchas gracias.
Mi pregunta es si alguien me la sabe responder xq mi médica no me lo dijo. Me hice pruebas de sangre y siempre negativas. Al final me sometí a una biopsia la cual me dio positivo march II en mi familia materna y paterna no hay nadie celiaco soy la única… A que se debe mi enfermedad… Tengo 30 años. Se debe a estres????
Hola Marisel. Para nada se debe al estrés, es decir, el estrés la ha podido llegar a desencadenar, pero tienes que tener predisposición genética para ser celiaca. En cuanto a lo que nos cuentas de tu familia, es posible que seas la única y es posible que haya más celiacos que aún no han sido diagnosticados, incluso que no presentan síntomas clásicos, sino una sintomatología totalmente diferente que disfraza la enfermedad celiaca y hace que su diagnóstico sea más complicado. En este artículo, el Dr. Rodrigo lo deja muy claro: http://celicidad.net/afecta-mas-a-adultos-que-a-ninos/
Esperamos haberte ayudado. Un saludo.
Muchas gracias por su información… Enseguida entraré al link..
Soy celiaca y mi madre fue diagnosticada cuando tenía 70 años, ella era de Grandas de Salime (municipio pegado a Cangas de Narcea), y cuando vi la noticia hace tiempo de que el suroccidente asturiano era la zona donde más celiacos había de Asturies, me llevó a pensar y elaborar mi propia teoría al respecto: la dieta tradicional, sí es verdad que incluía como base de su alimentación el pan, pero no solo en la zona de la que hablamos sino en toda Asturies, pero en esa zona el cereal que se cultivaba y se consumía no era el trigo sino el centeno, puesto que el trigo tiene muchas dificultades para su cultivo en esa zona (climatología, composición del suelo, etc.), vamos que no «se da bien»; todo lo más que se cultivaba, era un poco de trigo para la poca repostería que se hacía en fechas muy, muy señaladas (frixuelos en antroxu, etc.), yo pienso que quizás eso influyó para que hubiera más celiacos supervivientes que en el resto de Asturies, donde la mortandad, sobre todo infantil, debía ser más elevada. Con lo que el factor ambiental, en cuanto a un consumo elevado de gluten, desde mi punto de vista, sería todo lo contrario, se trata de una zona en la que existió un consumo muy escaso de gulten.
Hola Paz, muy buenas!! Gracias por escribirnos y un saludo para Grandas. Es cierto lo que dices de trigo, aunque el pan de la zona es sobre todo de trigo, pero si hablamos del centeno nos encontramos con la misma situación, el centeno, junto al trigo y la cebada, es uno de los cereales con más cantidad de gluten. La verdad es que el tema del suroccidente es muy curioso y estaría bien que se hiciese un estudio que llegase a alguna conclusión. Muchas gracias!
Por supuesto que el pan de la zona ahora se hace con trigo, sobre todo por la difícil manejabiliad del centeno y la poca elasticidad que tiene (hacer un pan de centeno resulta tan difícil de manejar como una masa de maíz); el trigo extendió su uso de forma cotidiana en la zona con la llegada de las panaderías, que acabaron con los cultivos de centeno de la zona, antes de eso el pan se hacía en cada casa, y con el propio grano de centeno. Mi madre empezó a consumir el trigo tal y como lo conocemos actualmente (cargado de gluten hasta el alma, por exigencias de esa panadería industrial) a partir de los 20 años, edad en la que emigró al centro de Asturies; a partir de ahí empezaron las múltiples anemias.
Desde luego que lo que apunta el doctor en cuanto a los rasgos celtas, me parece interesantísimo.
Muchísimas gracias por toda la información que aporta vuestra página.
Muchas gracias a ti Paz. Es muy interesante todo lo que nos cuentas sobre el cereal en Asturias, una estupenda información que se deberia tener en cuenta a la hora de estudiar este caso. Un saludo y feliz jueves!
Precisamente es un tema que estoy dando vueltas, ya se lo he comentado a la especialista que lleva a mi hija, ya que se que da seminarios sobre el tema.
Me parece escesivo el aumento de diacnosticos celiacos ( que yo sepa..seguro k hsy mas) que hay en mi pueblo, es muy pequeño 2800 habitantes y solo en mi manzana hay 15…k mas tendra k ver con esta enfermedad???
Hola Raquel. Gracias por leernos. Como ejemplo te podemos hablar de Cangas del Narcea, un concejo de algo más de 13.000 habitantes y con una tasa de celiacos del 3%. La consanguineidad es importante, obviamente; la dieta tradicional, en este caso, basada en centeno y trigo, también influye….pero tiene que haber algo más, no? Sabemos que hay factores ambientales que influyen en el desarrollo de la enfermedad, pero no se sabe exactamente cómo actúan. También es cierto que a día de hoy hay más información y muchos médicos comienzan el procedimiento para el diagnóstico, cosa que antes no se hacía. De todas maneras sigue habiendo un infradiagnóstico muy acusado, casi el 85% de los celiacos no saben que lo son!! 🙂
Excelente nota. Soy argentina, a mi hija los análisis le dan negativo pero tiene toda la sintomatología. Aún no es sencillo encontrar restaurantes con menú apto, aunque hay leyes que lo exigen.
Me encanto el comentario.sot celiaca hace un año
Hola ¡ buenas noches
En un chequeo general y como tengo tiroiditis de Hashimoto, me mandaron la serologia Celíaca, recién ratire mis estudios y son positivos. Nunca tuve síntomas !
Ya pedí turno con una Gastroenterologa. Tengo posibilidad de aún no serlo ? Sirve sólo eso para el diagnóstico ? Gracias
Soy de Argentina
Hola!
Con una serología en sangre no es suficiente para el diagnóstico, aunque es normal que haya sospecha porque además la tiroiditis de hashimoto es grupo de riesgo de enfermedad celiaca. Deberían confirmar el diagnóstico de celiaquía a través de una biopsia intestinal. Te dejamos aquí información sobre la relación entre ambas patologías: https://celicidad.net/africa-villarroel-celiaquia-tiroiditis/
Gracias por leernos, un saludo!
Excelente informacion!! Estoy en tratamiento y necesitaria estar en contacto gracias