Con el término microbiota intestinal nos referimos a los billones de microorganismos vivos que habitan en el tubo digestivo. Tras el nacimiento se produce la colonización microbiana en el intestino y a partir de ese momento se quedarán en el intestino para siempre creando una relación de interdependencia entre ellos, una comunidad, que es la que denominamos microbiota intestinal.
¿Microbiota intestinal y celiaquía? Cada vez son más los estudios que se centran en averiguar de qué manera estos microorganismos que habitan en el intestino, pueden o no pueden, estar relacionados con el desarrollo de la enfermedad celiaca. Recientemente la Sociedad Española de Enfermedad Celiaca, ha publicado un libro en el que entre otros muchos temas de gran interés e importancia, se centran en el análisis de la relación entre la microbiota intestinal y la celiaquía.
Explican las autoras de este artículo, las doctoras Yolanda Sanz y Marta Olivares, que «la aparición de la celiaquía habitualmente ocurría en fases tempranas de la infancia, tras las primeras exposiciones al gluten de la dieta; no obstante, durante las últimas décadas ha habido un incremento en el número de sujetos a los que se les diagnostica la celiaquía en etapas avanzadas de la edad adulta. Este fenómeno no se puede explicar completamente con base en mejoras en el diagnóstico y sugiere que la exposición al gluten no es el único desencadenante de la enfermedad y que existen cambios en la exposición a otros factores ambientales que contribuyen también a su desarrollo».
Es decir, a día de hoy sabemos que la celiaquía aparece en cualquier momento de la vida. Es más, tal y como apunta el Dr. Luis Rodrigo, especialista en celiaquía, «el 20% de los diagnósticos se están dando en personas de más de 60 años».

Sabemos también que «el gluten es el principal desencadenante ambiental de la celiaquía, pero su ingesta tampoco explica completamente su debut ni sus manifestaciones clínicas», apuntan en el artículo las expertas. En los últimos años, otros factores ambientales que ejercen una influencia importante sobre la composición de la microbiota intestinal durante los primeros años de vida también han sido asociados con el riesgo de desarrollar la celiaquía. Para conocer a fondo la relación entre microbiota intestinal y celiaquía, hemos hablado con una de las autoras del artículo: la Dra. Yolanda Sanz. Y esto es lo que nos ha contado. Pero primero debemos recordar la definición actual de la celiaquía que da el Ministerio de Sanidad de España en el nuevo Protocolo de Diagnóstico Precoz de la Celiaquía: «la celiaquía es un trastorno sistémico, de base inmunológica, causado por la ingesta de gluten y otras proteínas afines, que afecta a individuos predispuestos genéticamente».
La Dra. Sanz, junto con la Dra. Olivares, del Instituto de Agroquímica y Tecnología de Alimentos del Consejo Superior de Investigaciones Científicas, de Valencia han publicado un interesante artículo en el que exponen en parte los estudios que están realizando para comprender de qué manera el estado de nuestra microbiota intestinal puede aumentar o reducir el riesgo de desarrollo de celiaquía. La Dra. Sanz nos explica al teléfono, el concepto de «disbiosis»: «las bacterias que conforman la microbiota guardan una relación de simbiosis con su huésped, y cuando ese equilibrio se rompe, pasamos de una microbiota en estado de eubiosis a un estado de disbiosis, lo que puede dar lugar a cambios funcionales que pueden conllevar el desarrollo de enfermedades diferentes», señala. Y es que la disfunción en el sistema inmunológico se suele dar con situaciones de disbiosis intestinal y es ese contexto- indica la experta- «que se ha sugerido que una microbiota intestinal disbiótica podría influir en la aparición y la progresión de la celiaquía».
Sanz explica que en los estudios realizados hasta el momento se ha visto que existen factores ambientales, perinatales y postnatales, que influyen en la composición de la microbiota intestinal y que también han sido asociados con la celiaquía. Estos serían:
-
Tipo de parto
Los niños nacidos por cesárea, destacan las expertas en el artículo, «pueden tener mayor riesgo de desarrollar enfermedad celiaca, en principio debido a un retraso en la colonización intestinal y a una reducción de la diversidad bacteriana en comparación con los niños que nacen mediante parto vaginal».
-
Lactancia materna
Sanz apunta que la prolongación de la lactancia materna y, particularmente, el mantenerla cuando se introduce el gluten parece reducir el riesgo de celiaquía. Sin embargo, aunque varios estudios lo recomiendan, otros estudios no han corroborado que la lactancia materna realice un efecto protector frente al desarrollo de la enfermedad. «Estos resultados diferentes pueden deberse a la implicación de variables que no son controladas, como la cantidad de gluten en la dieta, la incidencia de infecciones, hacen que se pueda confundir el análisis estadístico de los efectos de la lactancia materna sobre el riesgo de desarrollar celiaquía».
La lactancia materna tiene un gran papel en la composición de la microbiota intestinal. «Hay investigaciones recientes que señalan diferencias entre la composición de la leche materna de madres sanas y de madres celiacas en tratamiento. La leche de las madres celiacas con dieta sin gluten contiene menos marcadores inmunolóicos y menor número de Bifidobacterium. Estos resultados sugieren que las diferencias en la composición de la leche de madres con celiaquía, podría llegar a influir en los efectos protectores de la lactancia materna sobre la salud del bebé. También se han visto cambios en la leche materna de madres alérgicas, que tienen también menos mediadores inmunológicos. También se ha visto que la presencia de gluten en leche materna podría tener un papel en la inducción de la tolerancia oral en los niños amamantados. Pero aún queda mucho que estudiar, son hipótesis que requieren de más estudios para llegar a convertirse en evidencia», explica la especialista.
-
Genética
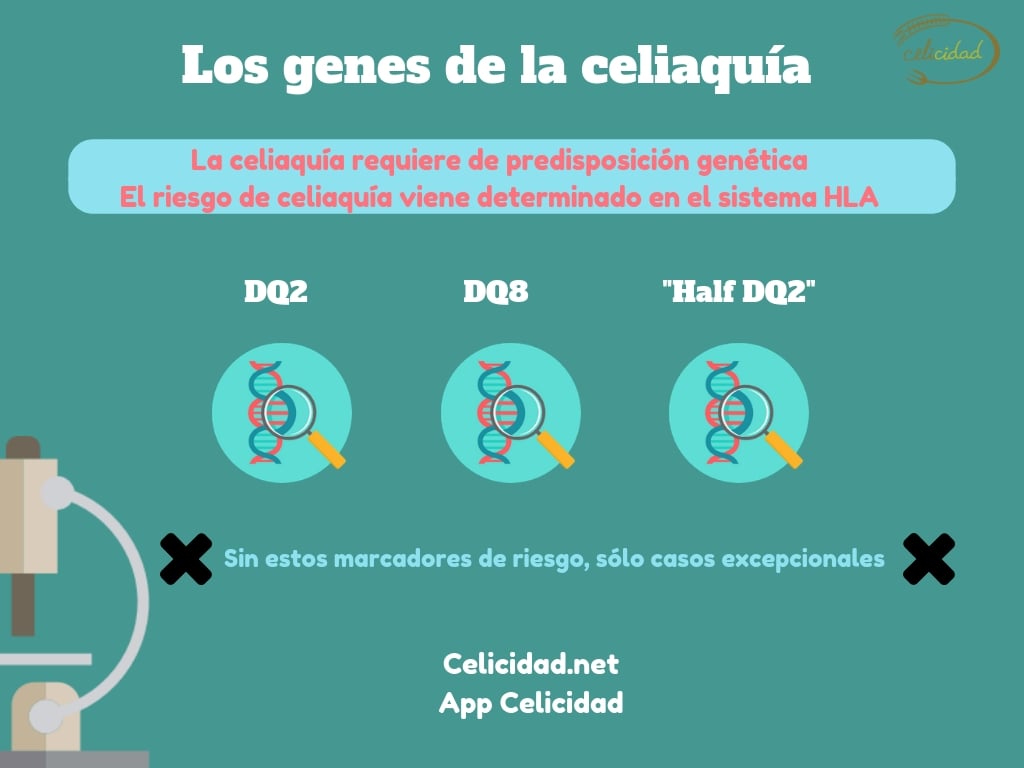
La enfermedad celiaca requiere de predisposición genética, y por eso la prueba genética de celiaquía nos aporta información tan relevante. La Dra. Sanz, apunta que «se han realizado estudios que demuestran que el genotipo HLA-DQ influye sobre la composición de la microbiota». Sin embargo a día de hoy, «no se conocen los mecanismos por los cuales este genotipo de riesgo de celiaquía, puede influir de forma selectiva en la colonización del intestino. Averiguarlo nos daría mucha información sobre el origen de la enfermedad celiaca. En niños sanos con riesgo familiar de desarrollo de celiaquía, los estudios muestran que las alteraciones en la microbiota intestinal se asocian al genotipo HLA DQ2 ó DQ8, y por tanto podría influir en el posterior desarrollo de la enfermedad celiaca.
¿Cómo influye la microbiota en la patogenia de la celiaquía?
La patogenia se define como el estudio de las causas y el desarrollo de las enfermedades y Sanz en su artículo conjunto con la Dra. Olivares, realizan una larga descripción relacionando microbiota y celiaquía. «Hemos visto en varios estudios que tanto en niños como en adultos con celiaquía, la microbiota intestinal presenta alteraciones en comparación con los sujetos de control. Esa parte está clara. También hemos visto en otro estudio reciente que la microbiota de los pacientes con celiaquía con síntomas digestivos tiene una composición diferente a la de los sujetos sanos de control y a los pacientes con Dermatitis Herpetiforme, lo que indica que la microbiota puede estar relacionada también con la forma en la que se manifiesta la enfermedad. La composición de la microbiota intestinal también podría tener relación con la liberación de citocinas pro-inflamatorias. A su vez, señala Sanz, la adherencia a la dieta sin gluten, los cambios que realizan los celiacos en su dieta tras el diagnóstico también provoca cambios en la composición de la miccrobiota intestinal.
«Prevenir la enfermedad celiaca está aún lejos, pero si vemos de qué manera los cambios en la microbiota aumentan el riesgo de enfermedad celiaca, tratar de modificarla para evitar esos cambios, podría ser una estrategia de prevención muy interesante», explica Sanz.
Y es que nos cuenta la experta, que la microbiota de un recién nacido es muy inestable, «se estabiliza cuando los niños comienzan a introducir alimentación complementaria y es la microbiota la que va enseñando al sistema inmunitario a actuar, ésta educa al sistema para que aprenda a responder de forma adecuada ante patógenos. Así, si la microbiota está alterada quizás no enseñe correctamente al sistema inmunitario a funcionar y de ahí que se produzcan problemas como el de la enfermedad celiaca, en el que el sistema inmunitario reacciona incorrectamente ante el gluten, una proteína inocua». Si conociésemos qué es lo que hace que esa microbiota cambie, podríamos modificarla en ese momento de la vida en el que es inestable, y quizás reducir el riesgo de desarrollo de enfermedad celiaca.
«El efecto de la composición de la microbiota intestinal sobre la origen de la celiaquía, podría estar relacionado con su actividad proteolítica -degradación de proteínas como el gluten- y su capacidad para generar péptidos toxigénicos e inmunogénicos o para degradarlos en mayor medida, y así reducir sus efectos adversos y, particularmente, con su capacidad para regular la función de la barrera intestinal y la respuesta inmune al gluten», concluyen las especialistas.
Los probióticos en la enfermedad celiaca
Hasta el momento, señalan Sanz y Olivares, se han llevado a cabo tres ensayos clínicos de intervención con probióticos en pacientes con enfermedad celiaca. «Son tres estudios similares que recurren a especies y cepas diferentes y con distintos objetivos», indican.
En uno de esos estudios se suministró B. infantis NLS a pacientes con celiaquía que consumían gluten y así evaluar el efecto del probiótico independientemente de la dieta sin gluten. Se comprobó que los las bacterias ayudaban a reducir algunos síntomas como la sensación de indigestión, el estreñimiento y el reflujo, pero no mejoraba ni la permeabilidad intestinal, ni la diarrea o el dolor abdominal, y la reducción de los síntomas se considera poco significativa.
Otro estudio, evaluó los beneficios de administrar a niños recién diagnosticados que comenzaban la dieta sin gluten, Bifidobacterium longum CECT 7347. El objetivo era saber si esta cepa mejoraía la eficacia de la dieta sin gluten y los resultados indicaron que disminuían los linfocitos T y que «presumiblemente podría contribuir a mejorar la recuperación del estado inflamatorio asociado a la enfermedad».
El último estudio, más reciente, evalúa los efectos de la combinación de dos cepas (B. breve BR03 y B. breve B632), en comparación con un placebo, en niños celiacos que realizan la dieta sin gluten. Los resultados confirman que las cepas reducen marcadores de inflamación.
Las doctoras indican que los estudios realizados hasta el momento, muestran el «interés potencial de estas cepas bacterianas para mejorar el tratamiento de la celiaquía, a pesar de que se necesitan ensayos de mayor tamaño para confirmar estos potenciales efectos beneficiosos».
Olivares M, Sanz, Y. Microbiota Intestinal y Enfermedad Celíaca. En Arranz E, FernándezBañares F, Rosell CM, Rodrigo L, Peña AS, editores: Avances en el Conocimiento de las Patologías Relacionadas con el Gluten y Evolución de los Alimentos sin Gluten



Hola, actualmente estudio el rol de la microbiota en pacientes con EC, y me gustaría conocer el nombre de los tres estudios acerca de la utilización de probióticos en pacientes con EC. GRACIAS
Hola, soy enfermera en AP y me encuentro con hipo dig nósticos en consulta con frecuencia, aunque hayan ido a consulta de especialistas del sistema público, pues en ellos solo piden anticuerpos pero IgA con lo cual muchas veces son falsos negativos y se limitan a dar corticoides, siendo muy difícil de desmontar delante del paciente.
Necesitamos mucha más difusión de este tema.
Lorena!!!!!: Yo te compro los libros de que dispongas pero en papel pues me daña mucho la pantalla por una epilepsia que vengo arrastrando porque nunca he sido diagnosticado de celíaco hasta los 66 años que fuí por mi cuenta a Oviedo al Dr. Luis Ricardo Rodrigo una eminencia. Lo mío es genético de nacimiento quizà hereditario por antepasados que jamas fueron diagnosticados es SGNC. A mí me encantan los libros y más éstos pero electrónicos ninguno. Y si que es un problema pues viene hasta en medicamentos salsas espesantes etc. etc…. Un Saludo de Manuel García.
Hola Manuel, muchas gracias por tus palabras. Lo sentimos mucho, pero no tenemos libros en formato papel. Si algún día los tenemos, te lo haremos saber. Muchas gracias!
Un abrazo!
ESTA BUENO QUE SE INVESTIGUE Y HAGA CONOCER, PORQUÉ RAZÓN AHORA HAY MÁS CELIACOS SIENDO QUE ES UNA ENFERNEDAD GENÉTICA,. EN LA ARGENTINA HACE POCOS AÑOS QUE SE LA CONOCE Y EL PROBLEMA DE LOS PRODUCTOS, MUY CAROS, POR SUERTE AHORA CADA VEZ SE AMPLIAN LOS PRODUCTOS PERO HAY QUE CONTROLAR.